B.é t.rai từng trải qua cuộc đại phẫu khi còn nằm trong bụng mẹ vì có dị tật tim bẩm sinh đã chào đời, nặng 2,9kg, khóc lớn.
Đây là bệnh nhi được thông tim bào thai đầu tiên ở Việt Nam.
Trường hợp ngoạn mục, vượt ngoài mong đợi
9h17 phút ngày 30/1, b.é t.rai đặc biệt được chào đời bằng phương pháp sinh mổ, khóc rất to trong sự xúc động của các bác sĩ. Đây là em bé trong ca thông tim bào thai đầu tiên của Việt Nam cũng như Đông Nam Á.
Bác sĩ Nguyễn Thị Thanh Hương, Phó giám đốc Bệnh viện Nhi đồng 1 TP.HCM cho biết ca mổ kéo dài 25 phút. Ngay khi bé chào đời, ê-kíp hồi sức phòng sinh của Bệnh viện Từ Dũ và Khoa Sơ Sinh, Bệnh viện Nhi đồng 1 TP.HCM đã đ.ánh giá tình hình của bệnh nhi. May mắn, SpO2 đạt 89%, trẻ thở khí trời.
“Chưa bao giờ tôi có cảm xúc như vậy trong phòng mổ. Đây là trường hợp rất ngoạn mục, vượt ngoài mong đợi của ê-kíp. Em bé khóc rất to khi chào đời”, bác sĩ Hương nói.
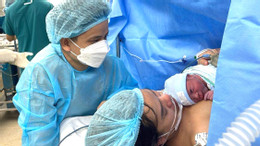
B.é t.rai 2,9kg chào đời trong niềm hạnh phúc của gia đình và y bác sĩ. Ảnh: TS.
Thực tế, các bác sĩ dự kiến trẻ có khả năng phải thở oxy ngay sau sinh. Nếu trường hợp này không được can thiệp bào thai, trẻ sẽ phải đặt stent hoặc nong động mạch phổi ngay sau khi sinh. Kết quả siêu âm tim trực tiếp tại phòng mổ cho thấy dòng m.áu qua chỗ hẹp động mạch phổi rất tốt, độ hẹp ở mức trung bình. Điều này có nghĩa là bé không cần can thiệp gì trong giai đoạn đầu đời.
Sau sinh, trẻ sẽ được chuyển về Khoa Hồi sức Sơ sinh, Bệnh viện Nhi đồng 1 TP.HCM để tiếp tục theo dõi, đ.ánh giá. Ngày mai, các chuyên gia sẽ đ.ánh giá lại tình hình và có kế hoạch điều trị lâu dài cho bé.
Bác sĩ Trần Ngọc Hải, Giám đốc Bệnh viện Từ Dũ, là phẫu thuật viên chính trong ca mổ. Ông cho biết sau khi trẻ được cắt dây rốn và chuyển cho ê-kíp hồi sức, bé tự thở khí trời như một đ.ứa t.rẻ bình thường. Trẻ được thực hiện da kề da với mẹ. Thai đạt 37 tuần 4 ngày.
“Các bác sĩ rất xúc động. Những ca trẻ không có van động mạch phổi thường rất nặng nề, tiên lượng rất xấu nhưng hôm nay trẻ đã chào đời rất tốt. Diễn tiến của trẻ sơ sinh sẽ thay đổi từng giờ, chúng tôi sẽ theo sát”, bác sĩ Hải nói.

B.é t.rai chào đời khi được 37 tuần 4 ngày trong bụng mẹ. Ảnh: BVCC.
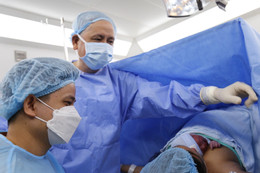
Giám đốc Bệnh viện Từ Dũ là phẫu thuật viên chính. Ảnh: BVCC.
Sự cương quyết của mẹ là động lực cho cả ê-kíp bác sĩ
“Tôi rất xúc động khi nhìn thấy bà mẹ nằm trên bàn mổ, nước mắt giàn giụa. Đây là thành quả của sự dũng cảm của người mẹ, chính sự cương quyết của chị là động lực cho cả ê-kíp vì đây là ca đầu tiên ở Việt Nam. Dù chúng tôi chuẩn bị tất cả mọi thứ để đảm bảo an toàn, nhưng sự cương quyết của gia đình và người mẹ là động lực cho cả ê-kíp”, bác sĩ Hương nói.
Trước đó, ngày 4/1, lần đầu tiên, các bác sĩ tại TP.HCM thực hiện thành công ca thông tim bào thai cho thai nhi 32 tuần bị dị tật tim bẩm sinh nặng. Đây là ca thông tim bào thai đầu tiên ở Việt Nam cũng như Đông Nam Á. Sau rất nhiều năm ấp ủ và chuẩn bị kỹ lưỡng, mong ước cứu trẻ bị tim bẩm sinh từ trong bụng mẹ của bác sĩ Việt Nam đã thành hiện thực.
Theo các chuyên gia, kỹ thuật thông tim bào thai chỉ phát triển trong 5 năm trở lại đây. Trên thế giới chỉ có một số nơi như Brazil, Ba Lan… thực hiện thành công.
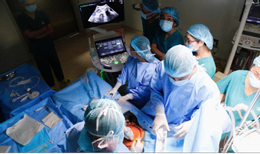
Ca thông tim bào thai đầu tiên của Việt Nam cũng như Đông Nam Á. Ảnh: BVCC.
Ca bệnh đặc biệt là một sản phụ 28 t.uổi ở Đà Nẵng. Khi phát hiện thai có bất thường nặng về tim, sản phụ được chuyển vào TP.HCM theo dõi. Tại Bệnh viện Từ Dũ, khi thai 26 tuần t.uổi, thời điểm các bác sĩ quyết định can thiệp bào thai là khoảng thời gian cân não, trải qua 3 lần hội chẩn.
Khi thai được 32 tuần 5 ngày, tính mạng của bé bị đe doạ, Bệnh viện Từ Dũ đã hội chẩn khẩn cấp với Bệnh viện Nhi đồng 1. Các chuyên gia nhận định nếu không can thiệp bào thai để nong van động mạch phổi ngay, thai nhi có thể sẽ c.hết trong bụng mẹ. Nếu cho sinh ngay, thai nhi có thể t.ử v.ong khi vừa chào đời.
Theo Giám đốc Bệnh viện Từ Dũ, can thiệp trong bào thai là giải pháp cấp bách nhằm cứu sống thai nhi còn trong bụng mẹ. Khi can thiệp được từ trong bào thai, tỷ lệ thành công cao hơn khi trẻ đã chào đời do thai nhi có một cơ chế rất hay là tự lành, tự sửa chữa. Cơ chế này hình thành từ những tế bào gốc, sẽ tự chỉnh sửa, tự lành, không để lại sẹo.
Hai bệnh viện chuyên khoa lớn của TP.HCM lên kế hoạch thành lập các ê-kíp gây mê cho người lớn, can thiệp bào thai, nong tim, hồi sức sơ sinh nếu phải mổ, sản khoa để chuẩn bị mổ lấy thai nếu xảy ra sự cố.
8h sáng ngày 4/1, các bác sĩ rà soát lại một lần các phương án. 9h5 phút, ê-kíp tiến hành can thiệp tim thai trong bào thai. Bác sĩ đã dùng một cây kim 18G để đi xuyên từ thành bụng, xuyên vào thành tử cung, vào buồng ối, xuyên thành ngực của thai nhi vào thẳng buồng tim, đi tới thất phải, tìm đúng vị trí để thông van tim cho bào thai.
Ca can thiệp kéo dài gần 40 phút. Kết quả siêu âm sau đó cho thấy dòng chảy qua van động mạch phổi của thai nhi tốt, không tràn dịch màng ngoài tim. Mọi nỗ lực và chuẩn bị đã được đền đáp, thai nhi và sản phụ đều an toàn. Sáng 8/1, sản phụ được xuất viện.
8 ca ghép tạng cùng lúc, cứu sống 8 người trong một ngày
Hai nam bệnh nhân bị chấn thương sọ não nặng do tai nạn giao thông, được gia đình hiến tạng, cùng lúc, các bác sĩ Bệnh viện Việt Đức và Bệnh viện Trung ương Quân đội 108 tổ chức nhiều cuộc đại phẫu với 10 bàn mổ, ghép tạng cứu sống 8 người trong 24h.
Những ngày cuối năm 2023, đơn vị tư vấn và điều phối ghép tạng tại Trung tâm ghép tạng, Bệnh viện Việt Đức nhận được thông tin về 2 ca chấn thương sọ não. Đơn vị nhanh chóng có cuộc gặp mặt, chia sẻ với 2 gia đình bệnh nhân N.T.T (25 t.uổi, ở Thái Nguyên) và P.V.G (32 t.uổi, ở Phú Thọ).
Gia đình 2 bệnh nhân thấu hiểu việc hiến tạng có thể cứu sống nhiều cuộc đời khác nên đã quyết định đồng ý hiến mô, tạng.
Sau khi điều trị và hồi sức tích cực, các y bác sĩ đã cố gắng hết sức tìm cơ hội sống cuối cùng cho 2 bệnh nhân nhưng kỳ tích đã không đến với gia đình. Hội đồng đ.ánh giá c.hết não được thành lập, 3 lần test c.hết não, kết quả đều dương tính. Hội đồng và Ban Giám đốc Bệnh viện Việt Đức công bố 2 bệnh nhân đã c.hết não.
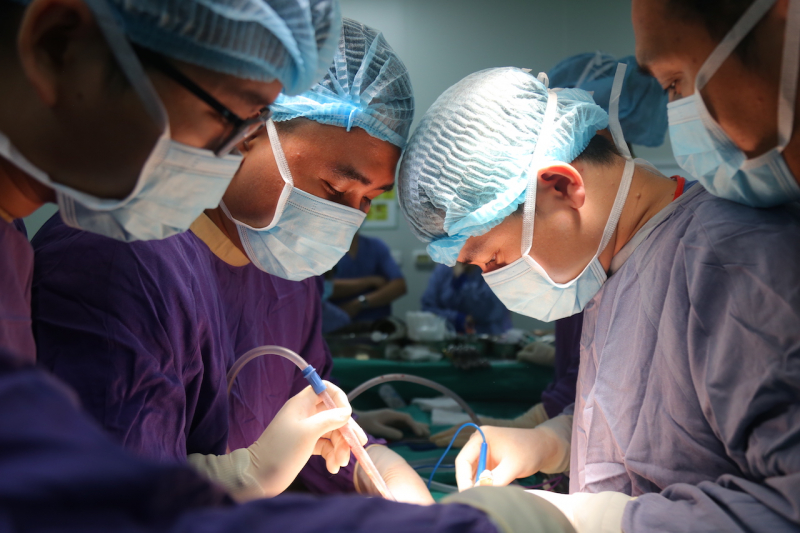
Các bác sĩ Bệnh viện Việt Đức đang thực hiện ghép tim cho bệnh nhân.
Hai cuộc đại phẫu được tiến hành liên tiếp trong 24h, nhận 2 tim, 2 gan, 4 thận, 2 tĩnh mạch chủ chậu, 2 khí quản, 4 giác mạc, 11 đoạn gân cùng lúc đó bệnh nhân nhận cũng được chuẩn bị để sẵn sàng ghép tạng.
Cùng với các ca ghép được thực hiện tại Bệnh viện Việt Đức, Trung tâm điều phối Quốc gia về ghép bộ phận cơ thể người đã nhanh chóng điều phối 2 giác mạc sang Bệnh viện Mắt Trung ương, 1 gan và 2 giác mạc sang Bệnh viện Trung ương Quân đội 108.
Hai ca ghép tim được thực hiện ở Bệnh viện Việt Đức cách nhau 8h. Từ nguồn tạng hiến, một b.é g.ái 8 t.uổi, 18kg vốn cơ tim giãn, điều trị nội khoa nhiều đợt, suy tim, có chỉ định ghép tim từ 6 tháng trước nhanh chóng được thực hiện ghép tim.
Theo chia sẻ của TS.BS Dương Đức Hùng, Giám đốc Bệnh viện Việt Đức, đây là một trường hợp vô cùng đặc biệt bởi anh trai của b.é g.ái này cũng cùng triệu chứng giãn cơ tim, phụ thuộc thuốc, đã từng được ghép tim cách đây 3 năm. Như vậy cả hai anh em đều được ghép tim tại Bệnh viện Việt Đức.
Điều đáng nói ca ghép này là thách thức trong phẫu thuật, khi đưa trái tim người lớn vào lồng ngực t.rẻ e.m. Tuy nhiên với trình độ, kinh nghiệm, ê kip các bác sĩ đã thực hiện thành công ca ghép tim. Đây là bệnh tim nếu không can thiệp ghép, kỳ vọng sống thấp, trẻ chỉ đến 15 t.uổi là suy tim, đối mặt với t.ử v.ong sớm.
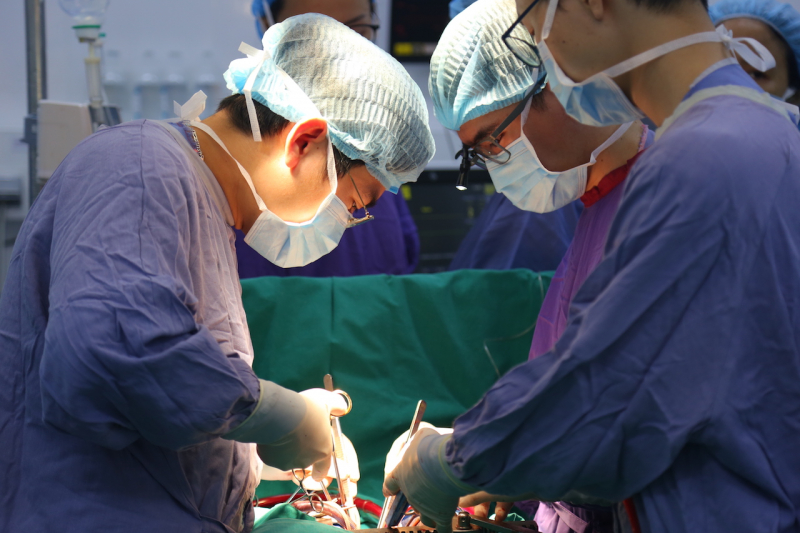
Nhiều bàn mổ được tiến hành song song thực hiện các ca ghép tim, gan, thận.
“Hai trường hợp này đều có gen di truyền về giãn cơ tim. Với người anh khi ghép, bệnh viện đã chủ động khám người em, phát hiện sớm, ngay khi bị suy tim mất bù đã được cán bộ y tế chăm sóc, đã làm đủ các xét nghiệm, chuẩn bị và chờ ghép. 2 bệnh nhân nhỏ t.uổi tiếp tục được theo dõi, điều trị tại đây. Cậu anh có cuộc sống gần như người bình thường trong 3 năm qua và hi vọng cô em cũng được như vậy”, BS Hùng chia sẻ thêm.
Trái tim thứ hai cũng được êkip ghép cho bệnh nhân nam 65 t.uổi, nhiều lần điều trị nội khoa cao huyết áp, tiểu đường, quả tim thiếu m.áu lâu này khiến chức năng tim tồi dù đã đặt máy. Theo các bác sĩ tim mạch, nếu không có can thiệp chắc chắn bệnh nhân suy tim, nguy cơ t.ử v.ong cao nên có chỉ định ghép. Vì bệnh nhân nhiều bệnh nền nên sau ghép phải hỗ trợ máy móc rất nhiều, hiện đã hồi phục.
Một trong nhưng ca ghép trong lần này khiến nhiều bác sĩ căng não, chính là ca ghép gan cho người đàn ông 62 t.uổi. PGS.TS Nguyễn Quang Nghĩa, Giám đốc Trung tâm Ghép tạng, Bệnh viện Việt Đức cho biết, bệnh nhân này được phát hiện với nhiều khối u với kích thước lớn. Chính vì vậy, bằng kỹ thuật mới, các bác sĩ đã xử trí để kiểm soát, làm xẹp khối u, từ đó mới thực hiện ghép gan. Đáng mừng là kết quả bệnh nhân hoàn toàn khỏe mạnh.
Từ tạng hiến của bệnh nhân N.T.T (25 t.uổi, Thái Nguyên) và P.V.G (32 t.uổi, Phú Thọ) đã hồi sinh sự sống cho 8 người. Trong đó, có 2 bệnh nhận được ghép tim, 2 bệnh nhân được ghép gan và 4 bệnh nhân được ghép thận.
“Cả 8 ca ghép đều có kết quả rất tốt”, BS Nghĩa chia sẻ thêm.

TS.BS Dương Đức Hùng, Giám đốc Bệnh viện Việt Đức chia sẻ với phóng viên về 8 ca ghép tạng trong 24h.
PGS.TS Đồng Văn Hệ, Giám đốc Trung tâm điều phối ghép tạng chia sẻ, chỉ trong thời gian ngắn, bệnh viện nhận được sự đồng tình hiến tạng người thân c.hết não của 5 gia đình, trong đó có 2 gia đình đạt đủ các điều kiện. Có được điều này chính là nhờ sự thay đổi chính sách tại bệnh viện này.
Nói thêm về điều này, Giám đốc Bệnh viện Việt Đức cho biết, với một người c.hết não, nếu gia đình cho tạng, thì sẽ cứu được nhiều người mắc bệnh mạn tính. Tuy nhiên, nhu cầu lớn nhưng thực tế hiến tạng sau c.hết não không nhiều.
“Làm sao để tăng tỷ lệ người đồng thuận cho tạng khi đã c.hết não? Là câu hỏi khiến chúng tôi quyết định ngồi lại với nhau và đưa quy định giao cho bác sĩ phòng hồi sức, phẫu thuật cùng của trung tâm điều phối hiếm ghép mô tạng tổ chức buổi giải thích, vận động cho người nhà có người thân c.hết não…. Và điều bất ngờ là rất nhiều người nghe và bắt đầu có kết quả. Chính sự chấp thuận của 2 gia đình hiến tạng sau c.hết não vừa qua đã giúp nhiều người được nhận tạng hồi sinh sự sống. Đây là minh chứng khi sự thay đổi nhận thức về hiến tạng ở những người c.hết não. Hi vọng thời gian tới nhiều gia đình đồng thuận để nhiều người được cứu sống”, TS Dương Đức Hùng chia sẻ.
Tính từ thời điểm năm 2010 đến nay, Bệnh viện Việt Đức đã thực hiện được 59 ca ghép tim, 88 ca ghép gan, 185 ca ghép thận và nhiều ca ghép mô khác. Ghép mô, tạng là một trong những thành tựu quan trọng của ngành y tế trong việc chữa bệnh, đặc biệt đối với các bệnh nhân mắc bệnh mạn tính, hiểm nghèo do các mô, tạng bị suy giảm chức năng và không hồi phục được như: suy thận mãn, gan, tim, tuỷ, hỏng giác mạc… Việc thực hiện thành công các ca ghép tạng từ người cho c.hết não mở ra cơ hội có cuộc đời mới cho nhiều bệnh nhân đồng thời thúc đẩy sự phát triển ghép tạng của ngành Y tế Việt Nam.